آسیبهای شدید قرنیه میتوانند به از دست دادن بینایی منجر شوند. برای بیمارانی که پیوند قرنیه انسانی برایشان ناموفق بوده یا با خطر بالای رد پیوند مواجه هستند، قرنیه مصنوعی راهکاری نوین و امیدبخش برای بازگرداندن بینایی محسوب میشود. این مقاله از کلینیک چشم پارسیان به بررسی جامع این فناوری پیشرفته، انواع آن، کاربردها، مراقبتهای لازم و آخرین پیشرفتها در این زمینه میپردازد.
قرنیه مصنوعی چیست
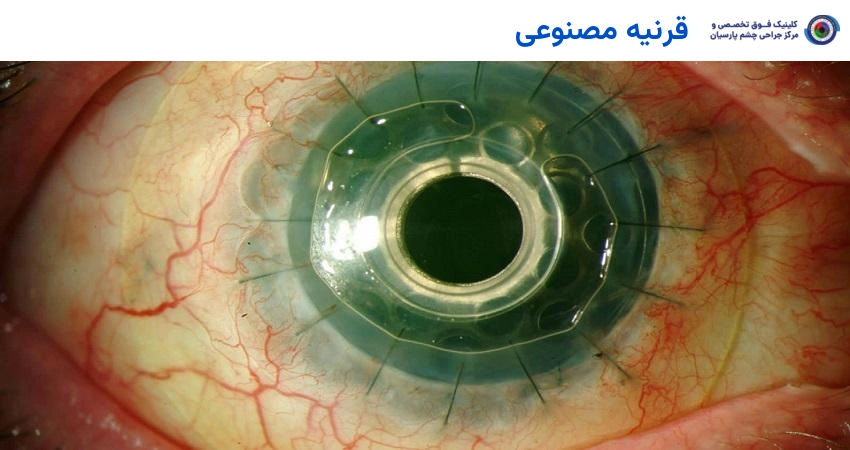
قرنیه مصنوعی (کراتوپروستزیس) یک ایمپلنت مصنوعی است که جایگزین قرنیه طبیعی آسیبدیده چشم میشود. این روش عمدتاً برای بیمارانی به کار میرود که سلولهای بنیادی قرنیه آنها به دلیل سوختگیهای شیمیایی، بیماریهای خودایمنی یا سایر آسیبهای شدید از بین رفتهاند و پیوند بافت انسانی به دلیل خطر بالای رد پیوند، امکانپذیر نیست. سلامت لایه خلفی قرنیه برای موفقیت این جراحی ضروری است.

انواع قرنیه مصنوعی
قرنیه مصنوعی در اشکال مختلفی طراحی شده است که هر یک کاربردها و ویژگیهای خاص خود را دارند. در جدول زیر به مقایسه این انواع میپردازیم:
| نوع | کاربرد اصلی | پیچیدگی جراحی | نیاز به بافت انسانی |
|---|---|---|---|
| قرنیه مصنوعی لایهای | جایگزینی لایههای آسیبدیده قرنیه | متوسط | خیر (فقط لایههای مصنوعی) |
| قرنیه مصنوعی تمامضخامت | جایگزینی کل ضخامت قرنیه آسیبدیده، در موارد کدورت شدید و از بین رفتن سلولهای بنیادی هر دو چشم | بالا | بله (برای جاسازی و بخیه) |
| قرنیه مصنوعی دندانی-استخوانی | نابینایی ناشی از کدورت قرنیه همراه با مشکلات شدید سطح چشم (مانند خشکی شدید یا سندرم استیونس-جانسون) | بسیار بالا (دو مرحلهای) | بله (استفاده از دندان نیش و بخشی از استخوان فک بیمار) |
| پیوند سلولهای بنیادی | بازسازی سطح قرنیه در مواردی که سلولهای بنیادی از بین رفتهاند (این روش یک ایمپلنت مصنوعی نیست) | متوسط | بله (از چشم دیگر بیمار یا بستگان درجه یک) |
قرنیه مصنوعی برای چه کسانی استفاده می شود
این جراحی برای گروه خاصی از بیماران در نظر گرفته میشود که سایر روشهای درمانی برای آنها موفقیتآمیز نبوده یا مناسب نیست:
- بیمارانی که سلولهای بنیادی قرنیه هر دو چشم خود را از دست دادهاند (مانند موارد سوختگیهای شیمیایی شدید).
- افرادی که چندین بار پیوند قرنیه انسانی ناموفق داشتهاند و قرنیه آنها دچار عروقی شدن شده است.
- بیماران مبتلا به نابینایی ناشی از کدورت قرنیه همراه با مشکلات شدید سطح چشم (مانند خشکی شدید یا سندرم استیونس-جانسون).
- برای بیماران مبتلا به قوز قرنیه (کراتوکونوس) معمولاً توصیه نمیشود.
عوارض استفاده از قرنیه مصنوعی
همانند هر جراحی دیگری، استفاده از قرنیه مصنوعی ممکن است با عوارضی همراه باشد. برخی از عوارض احتمالی عبارتند از:
- عفونت چشم
- گلوکوم (افزایش فشار چشم)
- اکستروژن (بیرونزدگی ایمپلنت از چشم)
- مشکلات یکپارچگی ایمپلنت یا نقص فنی دستگاه
- تشکیل غشاء در پشت قرنیه مصنوعی
علائم هشداردهنده پس از عمل
در صورت مشاهده هر یک از علائم زیر، باید فوراً به پزشک مراجعه کنید:
- درد شدید و غیرقابل کنترل در چشم
- افزایش تورم یا ترشح از چشم
- مشاهده هاله رنگی در اطراف نورها
- شروع ناگهانی درد در ناحیه ابرو
- سردرد مداوم و شدید
آیا بینایی افرادی که قرنیه مصنوعی استفاده می کنند مانند قرنیه طبیعی است؟
بینایی بهبود یافته پس از پیوند قرنیه مصنوعی میتواند بسیار قابل توجه باشد، به خصوص اگر کاهش بینایی عمدتاً ناشی از کدورت قرنیه بوده باشد. بسیاری از بیماران بلافاصله پس از عمل قادر به تشخیص چهرهها و خواندن اعداد میشوند. با این حال، کیفیت بینایی ممکن است کاملاً مشابه بینایی با قرنیه طبیعی نباشد، به خصوص اگر آسیبهای دیگری مانند آسیب عصب بینایی نیز وجود داشته باشد. این جراحی میتواند کیفیت زندگی را بهبود بخشد، اما ممکن است نیاز به سازگاری و مراقبتهای طولانیمدت داشته باشد.
در مورد نتایج و دوام طولانیمدت، قرنیههای مصنوعی مدرن طراحی شدهاند تا سالها دوام بیاورند، اما هیچ تضمینی برای مادامالعمر بودن آنها وجود ندارد. بیماران باید آمادگی نیاز به مراقبتهای مداوم و احتمالاً جراحیهای ترمیمی در آینده را داشته باشند. کیفیت زندگی پس از جراحی به طور قابل توجهی بهبود مییابد، زیرا بسیاری از بیماران استقلال بیشتری در انجام فعالیتهای روزمره به دست میآورند، اگرچه ممکن است محدودیتهایی در برخی فعالیتهای خاص یا نیاز به استفاده از عینکهای ویژه وجود داشته باشد.
آمادگی و مراقبتهای عمل قرنیه مصنوعی
رعایت دقیق دستورالعملهای قبل و بعد از عمل برای موفقیت جراحی و دستیابی به بهبودی کامل ضروری است. دوره نقاهت عمومی تقریباً یک ماه است.
قبل از جراحی
- شب قبل از عمل استحمام کنید و از عطر، لوازم آرایش و کرم در اطراف چشم خودداری نمایید.
- حداقل ۱۰ ساعت قبل از عمل ناشتا باشید.
- ۳ روز قبل از عمل از لنز نرم و ۳ هفته قبل از لنز سخت استفاده نکنید.
- هرگونه حساسیت دارویی را اطلاع دهید و در مورد مصرف آسپرین با پزشک خود مشورت کنید.
- مژههای مصنوعی را بردارید و پلکها را شب قبل با شامپو بچه بشویید.
- لباسهای گشاد و راحت بپوشید.
در طول جراحی
در طول عمل جراحی قرنیه مصنوعی، بیماران معمولاً تحت بیهوشی قرار میگیرند. رعایت دستورالعملهای زیر در این مرحله حیاتی است:
- به نور سبز چشمکزن نگاه کنید (در صورت هوشیاری).
- از هرگونه حرکت چشم و سر خودداری کنید.
- از فشار دادن پلکها یا دست زدن به ناحیه جراحی شده پرهیز کنید.
بعد از جراحی
- از مالیدن چشم خودداری کنید و از وارد آوردن فشار به چشم در هفتههای اول بپرهیزید.
- هنگام قرار گرفتن در معرض نور آفتاب از عینک آفتابی استفاده کنید و در روزهای اول از تماس آب با چشم اجتناب نمایید.
- تا یک ماه از رفتن به استخر خودداری کنید.
- در هنگام خوابیدن، از خوابیدن به سمتی که چشم عمل شده در آن قرار دارد یا به شکم خودداری کنید و به پشت بخوابید.
- داروها و قطرههای تجویز شده را به طور منظم و دقیق استفاده کنید.
- از خم شدن و حرکاتی که باعث وارد آمدن فشار به چشم میشود، برای چند هفته پرهیز کنید.
- پس از چند روز و با مشورت پزشک، میتوانید با احتیاط رانندگی کنید.
فناوریهای نوین در قرنیه مصنوعی
پیشرفتهای اخیر در زمینه قرنیه مصنوعی، امیدهای جدیدی را برای بیماران به ارمغان آورده است. به عنوان مثال، ایمپلنت KPro که توسط شرکت CorNeat توسعه یافته است، اولین قرنیه مصنوعی است که میتواند مستقیماً و بدون نیاز به بافت پیوندی به دیواره چشم پیوند زده شود. این فناوری با استفاده از مواد بیومیمتیک، تکثیر سلولی را تحریک کرده و باعث میشود بافت طبیعی چشم به تدریج ایمپلنت را در بر گرفته و به طور کامل با آن یکپارچه شود. این نوآوریها به جراحی سادهتر، بخیههای کمتر و دوره نقاهت کوتاهتر منجر میشوند.

قرنیه مصنوعی راهکاری حیاتی برای بیمارانی است که به دلیل آسیبهای شدید قرنیه و عدم امکان پیوند بافت انسانی، بینایی خود را از دست دادهاند. با پیشرفتهای مداوم، امید به بازگشت بینایی و بهبود کیفیت زندگی افزایش یافته است. برای کسب اطلاعات دقیقتر و دریافت مشاوره تخصصی، مراجعه به فوق تخصص قرنیه در کلینیک چشم پارسیان ضروری است.